Borelioza z Lyme
Borelioza z Lyme (borelioza) należy do tzw. chorób wektorowych (transmisyjnych) przenoszonych na człowieka przez kleszcze, głównie z rodzaju Ixodes. Kleszcze są zewnętrznymi pasożytami ludzi i zwierząt. Stanowią zarówno rezerwuar jak i wektor wielu chorobotwórczych drobnoustrojów, w tym wirusów, bakterii i pierwotniaków. Kleszcze żywią się krwią ssaków, ptaków i gadów. W trakcie żerowania mogą nabywać patogeny od zakażonego żywiciela, a następnie podczas ukłucia człowieka, wprowadzić je do krwioobiegu. Czynnikiem etiologicznym boreliozy są bakterie należące do kompleksu Borrelia burgdorferi sensu lato. Jest to grupa obejmująca ponad dwadzieścia gatunków krętków, spośród których co najmniej pięć jest chorobotwórczych dla człowieka: Borrelia burgdorferi sensu stricto, Borrelia garinii, Borrelia afzelii, Borrelia spielmanii oraz Borrelia bavariensis.
Boreliozę po raz pierwszy rozpoznano w latach 70. XX wieku w Stanach Zjednoczonych. W miejscowości Lyme w stanie Connecticut odnotowano kilka przypadków reumatoidalnego zapalenia stawów u pacjentów, głównie wśród dzieci. Lekarze powiązali charakterystyczne objawy skórne chorych z ukłuciami kleszczy, występującymi endemiczne na tym obszarze. W 1982 roku doktor Willy Burgdorfer wraz z zespołem zidentyfikowali w kleszczach Ixodes scapularis nieznane dotąd bakterie o spiralnym kształcie. Krętki, nazwane na cześć odkrywcy Borrelia burgdorferi, wykryto później u pacjentów z wczesną postacią boreliozy. W Polsce pierwsze przypadki boreliozy opisano pod koniec lat 80. XX wieku. Od 1996 roku borelioza podlega obowiązkowi zgłaszania i rejestracji.
Borelioza jest najczęstszą chorobą odkleszczową w Europie. Zgodnie z danymi Narodowego Instytut Zdrowia Publicznego – Państwowego Zakładu Higieny w Warszawie w Polsce w ostatnich latach liczba zachorowań na boreliozę wynosi około 20-25 tysięcy przypadków rocznie.
Objawy kliniczne choroby i diagnostyka
Borelioza jest chorobą wieloukładową, przebiegającą etapowo z różnymi objawami klinicznymi. Wczesne zakażenie składa się ze stadium 1 – miejscowego zakażenia skóry (rumień wędrujący), po którym w ciągu kilku dni lub tygodni następuje stadium 2 – rozsiane. Późne, 3 stadium choroby może pojawić się miesiące lub lata od zakażenia. Jednakże przebieg samej choroby może być odmienny u różnych osób. U niektórych pacjentów występuje tylko miejscowe zakażenie skóry, podczas gdy inni mają tylko późniejsze objawy choroby, takie jak zapalenie stawów. Diagnostyka oraz leczenie boreliozy z Lyme w Polsce odbywa się zgodnie z obowiązującymi zaleceniami Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych.
Możliwe objawy kliniczne choroby:
- Zmiany skórne:
-
- Rumień wędrujący (Erythema migrans) – rumieniowa, rozszerzająca się, często pierścieniowa zmiana skórna pojawiąjąca się od 3 do 30 dni od zakażenia krętkami. Zmianie mogą towarzyszyć objawy ogólnoustrojowe, jak bóle stawów, mięśni i głowy.
- Pseudochłoniak boreliozowy skóry (Borrelial lymphocytoma) – zapalna zmiana skórna w postaci niebolesnego purpurowego guzka, pojawiająca się na płatku ucha, brodawce sutkowej lub mosznie, do dwóch miesięcy po zakażeniu.
- Zanikowe zapalenie skóry (Acrodermatitis chronica athrophicans) – zapalenie skóry objawiające się czerwoną lub sinoczerwoną zmianą, początkowo z cechami obrzęku i dalej postępującym zanikiem skóry. Pojawia się najczęściej na dystalnych częściach kończyn, miesiące lub lata od zakażenia.
- Neuroborelioza – objawy ze strony ośrodkowego i obwodowego układu nerwowego mogą pojawić się zarówno we wczesnej fazie zakażenia (98% przypadków) jak i w późnym stadium choroby (do 2% przypadków). Możliwe objawy neurologiczne: porażenie nerwów czaszkowych, zapalenie opon mózgowo-rdzeniowych, zapalenie mózgu i rdzenia kręgowego, zaburzenia chodu, zaburzenia czucia.
- Zapalenie stawów (Lyme arthritis) – jest częstym objawem infekcji Borrelia burgdorferi we wczesnym stadium rozsianym jak również w późnym etapie choroby. Zapalenie stawów najczęściej dotyka od 1 do 5 dużych stawów i objawia się bolesnym obrzękiem, rzadziej wzmożonym ociepleniem.
- Borelioza oczna – zmiany oczne w przebiegu boreliozy występują rzadko, głównie jako zapalenie spojówek w przebiegu wczesnej postaci choroby. Sporadycznie odnotowuje się zapalenie błony naczyniowej oka, zapalenie rogówki, zapalenie nadtwardówki.
- Zapalenie mięśnia sercowego (Lyme carditis) – objawy kardiologiczne pojawiają się rzadko, w ciągu kilku dni lub miesięcy po zakażeniu krętkami. Zwykle obserwuje się blok przedsionkowo-komorowy u młodszych osób, jak również zapalenie mięśnia sercowego i osierdzia.
Rozpoznanie choroby opiera się na występowaniu objawów klinicznych oraz pomocniczych badaniach laboratoryjnych. Obecnie zalecana jest dwuetapowa diagnostyka serologiczna polegająca na wykrywaniu swoistych przeciwciał przeciwko bakteriom Borrelia burgdorferi w surowicy krwi. W pierwszym etapie wykonuje się przesiewowe badanie ilościowe charakteryzująca się wysoką czułością (np. testem ELISA). Wyniki dodatnie lub wątpliwe należy potwierdzić metodą Western blot, którą cechuje wyższa specyficzność. Stwierdzenie prze lekarza charakterystycznego dla boreliozy rumienia wędrującego nie wymaga potwierdzenia badaniami laboratoryjnymi.
Wyniki badań realizowanych w ramach Narodowego Programu Zdrowia na lata 2021-2025 w Instytucie Medycyny Wsi im. W. Chodźki w Lublinie
W latach 2022-2024 w ramach Narodowego Programu Zdrowia wykonano badania serologiczne na obecność swoistych przeciwciał przeciw Borrelia burgdorferi sensu lato w surowicy krwi u 1110 osób.
Przeprowadzono dwuetapową diagnostykę serologiczną. W pierwszym etapie wykonano przesiewowy test ilościowy metodą ELISA (test immunoenzymatyczny) w dwóch klasach przeciwciał: IgM oraz IgG. Wysoką czułość badania zapewniło zastosowanie zestawów diagnostycznych wykorzystujących rekombinowane antygeny różnych genogatunków bakterii należących do grupy Borrelia burgdorferi sensu lato. W drugim etapie wykrywano specyficzne przeciwciała IgM i IgG testem Western blot. Test ten charakteryzuje się wysoką specyficznością i czułością dzięki zastosowaniu antygenów rekombinowanych pięciu gatunków: Borrelia burgdorferi sensu stricto, B. garinii, Borrelia afzelii, Borrelia spielmanii oraz Borrelia bavariensis.
Wyniki
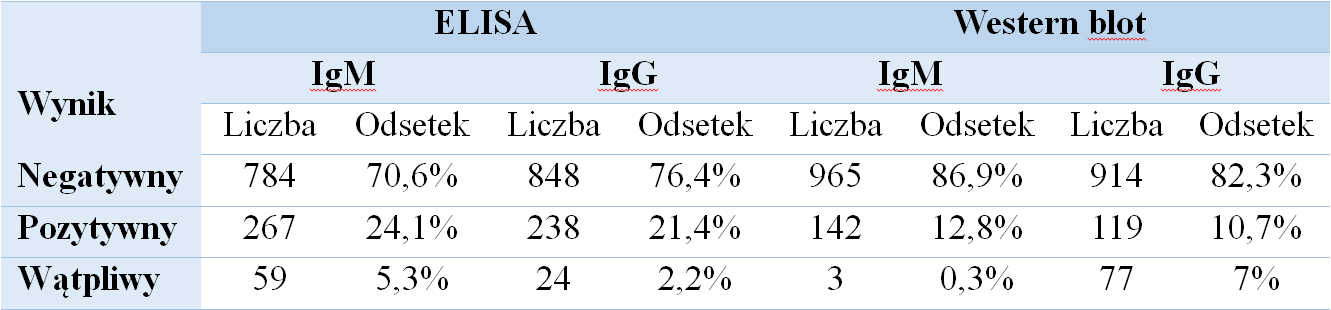
Do udziału w Programie zgłosiło się 1110 osób, w tym 652 (58,7%) kobiety oraz 458 (41,3%) mężczyzn. Ogółem seroprewalencja, rozumiana jako odsetek wyników dodatnich lub wątpliwych przynajmniej w jednej klasie przeciwciał w teście ELISA, wyniosła 42,9% (476/1110 badanych). Wynik dodatni w co najmniej jednej klasie przeciwciał odnotowano u 422 osób (38,0%), natomiast wynik wątpliwy u 54 osób (4,9%). U 57,1% uczestników (634 osoby) nie stwierdzono obecności w surowicy krwi specyficznych przeciwciał anty-Borrelia burgdorferi. Wyniki pozytywne lub wątpliwe w teście ELISA częściej stwierdzano w klasie przeciwciał IgM. W teście Western blot seroprewalencja w całej grupie uczestników wyniosła 25,9% (288/1110), przy czym częściej wykrywano przeciwciała w klasie IgG.
Tabela 1. Wyniki badań serologicznych w kierunku boreliozy wykonanych metodą ELISA i Western blot.
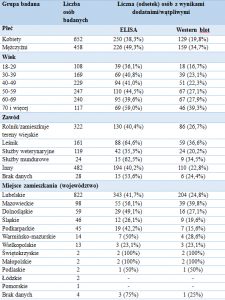
Odnotowano różnicę w częstości wykrywania specyficznych przeciwciał w zależności od płci osób badanych. Częściej przeciwciała były stwierdzane wśród mężczyzn (49,3%; 226/458) niż wśród kobiet (38,3%; 250/652). Najwyższą seroprewalencję obserwowano u osób powyżej 70 roku życia (59%), natomiast najniższą wśród osób najmłodszych (36,1%).
Uwzględniając wykonywany zawód, najczęściej wyniki pozytywne stwierdzano wśród leśników (64,6%) oraz pracowników służb mundurowych (62,5%).
Najwięcej uczestników pochodziło z województw: lubelskiego, mazowieckiego, dolnośląskiego, śląskiego i podkarpackiego. Spośród nich najwyższy odsetek wyników pozytywnych odnotowano wśród osób z województwa mazowieckiego.
Tabela 2. Częstość wykrywania specyficznych przeciwciał anty-Borrelia burgdorferi w zależności od płci, wieku, wykonywanego zawodu oraz miejsca zamieszkania badanych osób.
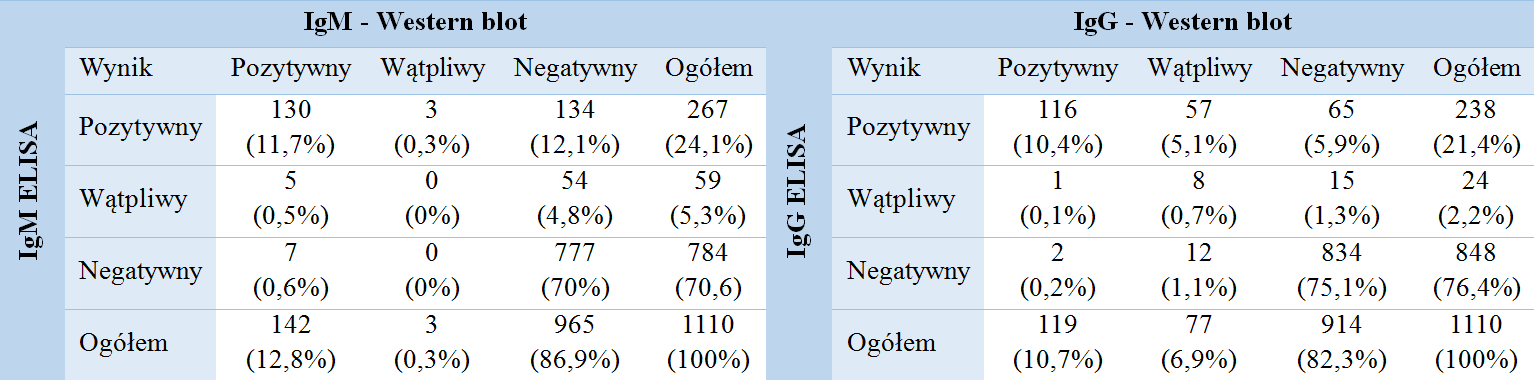
Niemal 60% wyników pozytywnych lub wątpliwych uzyskanych w badaniach testem ELISA zostało potwierdzonych w teście Western blot. Zdecydowanie częściej potwierdzano wyniki w klasie przeciwciał IgG (69,5%) niż w klasie IgM (42,3%)
Tabela 3. Porównanie wyników badań serologicznych w testach ELISA i Western blot.
Podsumowanie
Wyniki przeprowadzonych badań wskazują na relatywnie wysoką seroprewalencję boreliozy wśród badanych osób, głównie ze względu na udział grup zawodowo narażonych na pokłucia przez kleszcze, czyli leśników i rolników. Warto jednak zaznaczyć, że w ostatnich latach coraz częściej odnotowuje się obecność kleszczy w środowisku miejskim, m.in. w parkach i na placach zabaw, co stwarza ryzyko zachorowania na boreliozę również na terenach terenach zurbanizowanych.
Biorąc pod uwagę często niespecyficzny przebieg kliniczny choroby, borelioza stanowi istotne wyzwanie diagnostyczne. Obecnie na rynku nie jest dostępna szczepionka przeciwko boreliozie. Kluczową strategią ochrony przed zachorowaniem na boreliozę i inne choroby odkleszczowe pozostają działania mające na celu zapobieganiu pokłuciom przez kleszcze, a w przypadku, gdy doszło do pokłucia – możliwie jak najszybsze ich usunięcie.
Autor: Dr n. o zdr. Anna Sawczyn-Domańska
Literatura
- Moniuszko-Malinowska A, Pancewicz S, Czupryna P, Garlicki A, Jaroszewicz J, Marczyńska M, Pawłowska M, Piekarska A, Sikorska K, Simon K, Tomasiewicz K, Zajkowska J, Zarębska-Michaluk D, Flisiak R. Recommendations for the diagnosis and treatment of Lyme borreliosis of the Polish Society of Epidemiologists and Infectious Disease Physicians. Przegl Epidemiol. 2023;77(3):261-278.
- Steere AC, Coburn J, Glickstein L. The emergence of Lyme disease. J Clin Invest. 2004 Apr;113(8):1093-101.
- Lantos PM, Rumbaugh J, Bockenstedt LK, Falck-Ytter YT, Aguero-Rosenfeld ME, Auwaerter PG, Baldwin K, Bannuru RR, Belani KK, Bowie WR, Branda JA, Clifford DB, DiMario FJ Jr, Halperin JJ, Krause PJ, Lavergne V, Liang MH, Meissner HC, Nigrovic LE, Nocton JJJ, Osani MC, Pruitt AA, Rips J, Rosenfeld LE, Savoy ML, Sood SK, Steere AC, Strle F, Sundel R, Tsao J, Vaysbrot EE, Wormser GP, Zemel LS. Clinical Practice Guidelines by the Infectious Diseases Society of America, American Academy of Neurology, and American College of Rheumatology: 2020 Guidelines for the Prevention, Diagnosis, and Treatment of Lyme Disease. Neurology. 2021 Feb 9;96(6):262-273.
- Stanek G, Fingerle V, Hunfeld KP, Jaulhac B, Kaiser R, Krause A, Kristoferitsch W, O’Connell S, Ornstein K, Strle F, Gray J. Lyme borreliosis: clinical case definitions for diagnosis and management in Europe. Clin Microbiol Infect. 2011 Jan;17(1):69-79.
- Instytut Zdrowia Publicznego-Państwowy Zakład Higieny (NIZP-PZH). Meldunki o zachorowaniach na choroby zakaźne, zakażeniach i zatruciach w Polsce. https://www.pzh.gov.pl/




